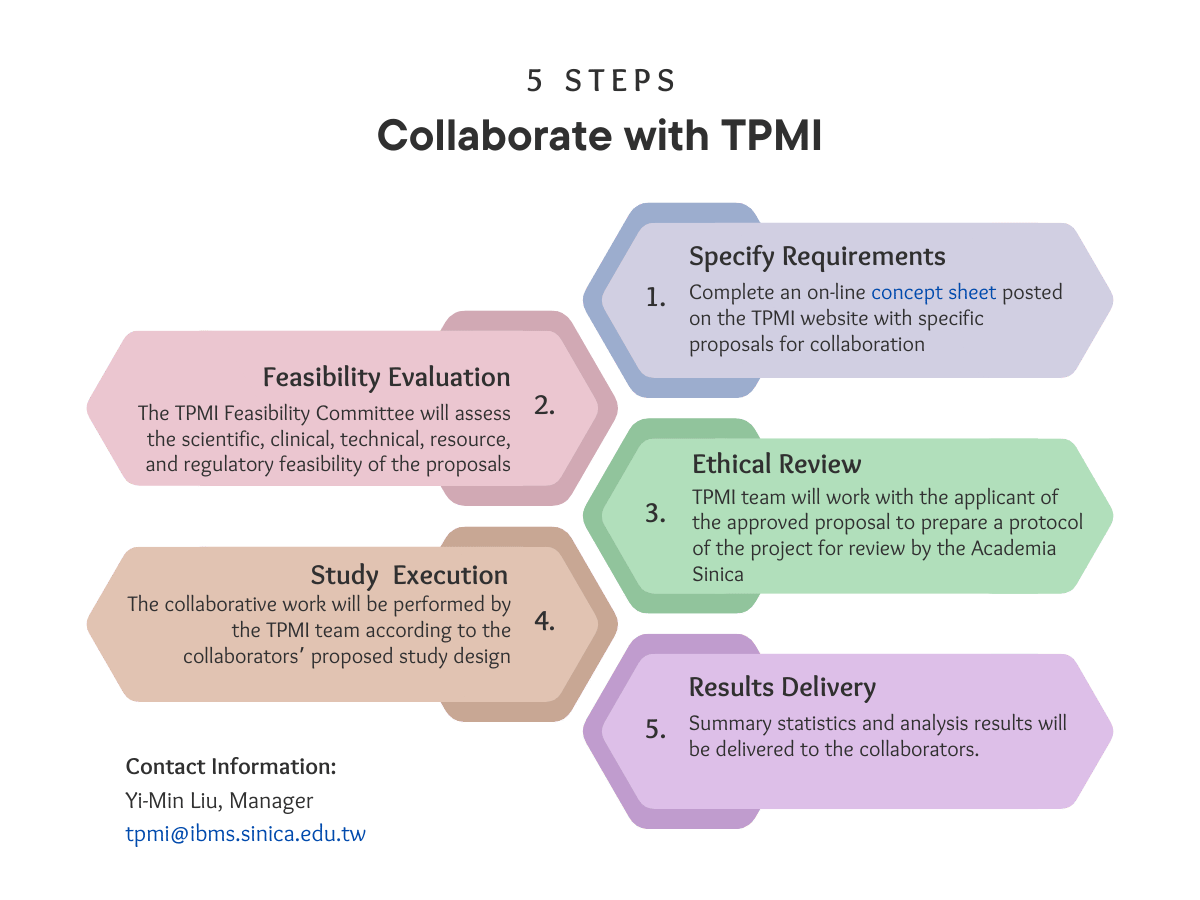
TPMI 論文登上《Nature》期刊
重點摘要
TPMI 兩篇研究成果正式刊登於《Nature》(2025 年 12 月),主文介紹超過 56 萬人研究計畫, 並整合基因體與電子病歷(EMR)資料,建立可用於族群健康與臨床研究的系統性資源。 研究結果揭示族群特有的疾病風險基因變異,並建立涵蓋 265 項疾病的多基因風險評分(PRS), 有助於提升風險分層與精準預防的應用潛力。 同期刊登的 News & Views 專文評論亦高度肯定 TPMI 的國際影響力,強化全球研究中非歐洲族群的基因多樣性代表性。
研究亮點
- 建立東亞最大精準醫療研究隊列之一,形成可長期追蹤的研究平台
- 發現族群特有的疾病風險基因變異,提供更貼近台灣族群的遺傳證據
- 建立 265 項疾病多基因風險評分(PRS),支援風險分層與預防策略研究
- 強化全球研究中非歐洲族群基因多樣性
資料下載
精準醫療為全球醫療發展趨勢,隨著大數據及AI的快速發展,各國紛紛聚焦於精準醫療發展。要進一步發現基因與疾病的關聯,需要大量且能代表族群的數據。因此,全球在2015年便開始積極規劃大型精準醫學計畫,有大型世代研究計畫打底,才能發展精準醫學與智慧醫療。
台灣即將在2025年邁入超高齡社會,國人平均壽命雖近八十歲,但臨終前平均臥床高達8.04年,高齡化所帶來的失能、臥病、慢性病等問題,對於個人及社會都會增加很多壓力與負擔。而精準醫學、智慧醫療是超高齡社會的解方之一,透過疾病風險評估及建立適當的健康指引,將有助於個人化的健康照護。
台灣需要有能代表台灣族群的資料,才能發展精準醫療,若希望未來人人享有量身訂製的健康照護,需要更多人共同努力。
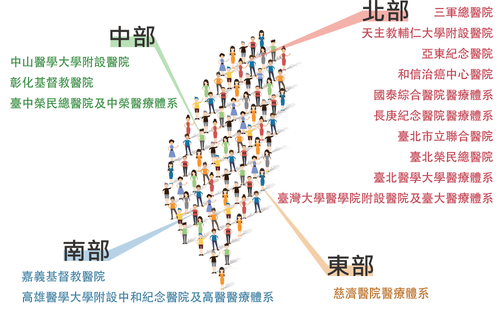
TPMI 打造台灣專屬的生醫大數據資源
台灣精準醫療計畫(TPMI)由中央研究院聯合全國16家醫療體系共同推動,為台灣建立具種族特異性的整合型基因與電子病歷資料,成為亞洲最具代表性的漢人生醫大數據資源。相較於歐美以白人為主的資料來源,TPMI 補足全球20%人口所屬的漢人族群在精準醫療領域的關鍵資料缺口,具備高度科學價值與國際合作潛力。
TPMI的研究成果亦獲國際肯定,已刊登於《Nature》期刊,象徵台灣在全球精準健康發展中的重要貢獻與領先地位。TPMI不僅是受到國際學術肯定的科研計畫,也是一項全民參與的健康行動,研究團隊視參與者為夥伴,將研究成果轉化為疾病風險預測模式,促進全民健康識能。
合 作 醫 院








合作醫院研究團隊聯絡人
















協 同 研 究 人 員
合 作 醫 院 團 隊































資 料 探 索



期能提升用藥安全
藥物治療雖是控制疾病的常見方式,但由於個體體質與代謝能力不同,每個人對藥物的反應可能差異甚大。部分病患在用藥過程中,可能因藥品特性與個人差異,出現預料之外的副作用或療效不佳的情形。透過個人化用藥,能幫助每個人用藥更安全、更有效。

個人化醫療
影響健康的因素包括環境因素、生活習慣與型態、是否暴露於有毒物質或致癌物等危險因子,以及每個人獨有的基因組成;而環境、生活型態及暴露於有毒物質或致癌因子與否均可能影響基因表現。
透過精準醫療,可藉由基因資訊及臨床資料,選擇最適合個人的治療方法及用藥建議,以期使療效最大化並避免產生不良反應。
新型態健康管理
隨著人口高齡化,慢性病患者人數日益增加。疾病治療不僅提高了用藥風險,治療效果不佳也可能造成個人傷害,並加重社會醫療負擔。
精準醫療結合科技與大數據分析,不僅提升診斷與治療的準確度,提高個人健康照護品質,也能從多方面降低成本,避免不必要的醫療浪費。

精準醫療未來應用
透過台灣精準醫療計畫的基因與健康資料分析,可更深入了解基因特性、健康風險與對藥物的反應差異。
當完善的精準醫療臨床應用模型建立後,臨床醫師將能依據個人的基因特性,提供量身訂做的用藥建議與健康照護方案。這不僅能提升治療成效、減少副作用,也有助病患避開不必要的檢查與醫療資源浪費。
未來,精準醫療將成為日常醫療的重要一環,實現真正「因人而異」的個人化健康管理,讓每個人都能獲得最適合自己的治療與照護。